A Doença Periodontal
- 22 de set. de 2017
- 15 min de leitura
A doença periodontal é uma doença inflamatória com características crônicas, multi – fatorial que se desenvolve por surtos de agudização. Em casos de gengivite podemos ter a presença de bolsa gengival, ou falsa bolsa. Ocorre quando o epitélio juncional não migra, mas a gengiva marginal acha – se inflamada e edemaciada, aumentando de volume.


* Bactérias do Grupo BANA: Tannerella forsysthensis e Treponema denticolla
A partir da remoção do agente agressor (placa bacteriana), desaparecem os sinais e a margem gengival volta à sua posição original. A evolução da doença se traduz pelo aprofundamento do sulco gengival, transformando – se em bolsa periodontal.
Isto ocorre toda vez que existe o deslocamento do epitélio juncional de sua posição original (junção amelo – cementária) em direção apical. Esta migração do epitélio juncional é chamada de perda de inserção.
A bolsa periodontal, significa a situação periodontal no momento, ou seja, se existe a atividade da doença. A perda de inserção mostra o estado periodontal, a gravidade da situação. A profundidade da bolsa periodontal pode ser reduzida com o tratamento periodontal; porém, a perda de inserção não é restabelecida, pelo menos na sua totalidade.
A margem gengival pode acompanhar a migração do epitélio juncional em direção apical, expondo a raiz. Neste caso, ocorre a retração ou recessão gengival. Com finalidade didática, alguns conceitos deverão ser assimilados:
- Bolsa Periodontal, é a medida que vai da margem gengival até o fundo do sulco sondável ou bolsa, ou seja, houve migração para apical do epitélio juncional, mas devido às características fibróticas ou edema, a margem gengival permanece na altura da linha cemento esmalte;

- Retração, é a medida que vai da linha cemento esmalte até a margem gengival, ou seja, o epitélio juncional migra para apical e a margem gengival o acompanha;

- Perda de Inserção, é a somatória da bolsa periodontal e da retração, ou seja, é a medida que vai da linha amelo cementária até o fundo do sulco sondável ou bolsa. Tanto nos casos de bolsa periodontal, de retrações e nas perdas de inserção, ocorre migração do epitélio juncional e perda de tecido ósseo.

Ainda podemos encontrar a situação em que existe apenas o crescimento gengival em direção coronária, sem migração do epitélio juncional. Neste caso estaremos frente a Falsa Bolsa ou Bolsa Gengival.

Baseados nestes conceitos, podemos encontrar várias situações gengivais / periodontais, quais sejam:
1. BOLSA PERIODONTAL COINCIDINDO COM PERDA DE INSERÇÃO: quando a margem gengival acha – se na altura da linha cemento esmalte e a bolsa periodontal acha – se presente;
2. RETRAÇÃO COINCIDINDO COM A PERDA DE INSERÇÃO: quando ocorre apenas a retração. Se sondarmos a margem gengival, o sulco sondável é mínimo (≤ a 0,5 mm);
3. RETRAÇÃO COM BOLSA PERIODONTAL: neste caso, a perda de inserção será a somatória da retração e da bolsa. P.ex. retração de 6 mm e bolsa de 4 mm = 10 mm de perda de inserção;
4. FALSA BOLSA OU BOLSA GENGIVAL: quando não existe perda de inserção, apenas agrandamento ou crescimento gengival (gengivite). Não ocorre migração do epitélio juncional.
5. FALSA BOLSA COM BOLSA PERIODONTAL: quando ocorre a migração do epitélio juncional, mas graças à presença de intenso edema, o inchaço dos tecidos gengivais faz com que se posicionem acima da linha cemento esmalte (ver desenho esquemático abaixo). Nestes casos, a sondagem é bastante dificultada por não haver a noção exata da localização da linha cemento esmalte.

Exame Clínico:
Deve ser feito de forma minuciosa e completa, procurando observar e analisar as condições de normalidade de todos os elementos bucais. Na fase de exame clínico, devemos dispender todo o tempo necessário para que possamos fechar de forma definitiva o diagnóstico, o prognóstico e o plano de tratamento.
É extremamente desagradável perceber no meio de um tratamento, que algo passou despercebido ou não foi reconhecido. Isto implica em assumir prejuízos, não solucionar os problemas e passar a sensação de incapacidade para o paciente.
Pode ser realizado através da Inspeção, que é a visualização do local, verificando: cor, tamanho, forma, contorno e textura dos tecidos bucais.
Pode ser feito também, através da Palpação, objetivando analisar glândulas parótidas, nódulos linfáticos, lábios, bochechas, palatos mole e duro, região retro molar mandibular e faringe, superfícies laterais e ventral da língua, assoalho de boca.
Sempre que algo anormal for encontrado em uma determinada área, deve – se observar a estrutura similar do lado oposto. Se ambas forem semelhantes, há grande possibilidade de serem características normais.
Dentro do exame clínico, a realização de uma profunda e exploratória Anamnese (Exame Subjetivo) é imprescindível.
O termo anamnese é de origem grega e significa recordar. Clinicamente podemos entender como a história da doença desde suas manifestações pondrômicas (manifestações que precedem o estabelecimento da doença [pré – síndrome], até o momento atual de evolução da mesma).
A anamnese visa, através de interrogatório ao paciente, a obtenção de todas as informações que possam ser úteis na elaboração do diagnóstico, prognóstico, plano de tratamento e manutenção da terapia periodontal aplicada. Nela, deverão constar anotações completas de todas as situações passadas e atuais, bucais e sistêmicas do paciente.
Toda manifestação de ordem sistêmica deverá estar baseada em onde, quando, e como ocorreu; forma de tratamento recebido; nome, endereço e telefone do médico que acompanha ou acompanhou o caso.
A Queixa Principal é a razão primordial da consulta e deverá ser registrada sempre que possível com as próprias palavras do paciente. É conhecida como anamnese espontânea e resulta no histórico completo e detalhado dos sintomas da doença em toda sua evolução (história atual da doença). O interrogatório pode se modificar de acordo com a personalidade, cultura, educação e estado emocional do paciente.
O ambiente onde a anamnese é realizada deve ser calmo, isento de interrupções, de forma a manter o paciente tranqüilo e seguro. O indivíduo que procura um profissional da saúde apresenta, além do eventual problema, um componente emocional e por isto, deverá ser tratado com carinho e atenção e nunca ser mal interpretado pelo profissional. A investigação deve ser dirigida em duas direções.
A que é voltada ao Histórico Buco Dental e àquela voltada à História Médica. A história buco dental investiga todo antecedente estomatognático ocorrido com o paciente. Deste modo, o mesmo deverá ser inquirido a respeito da erupção, desenvolvimento e perda da dentição decídua, da erupção dos dentes permanentes, tratamentos realizados, acidentes, intervenções cirúrgicas, aparelhos protéticos e ortodônticos e qualquer outro acontecimento pertinente. Alterações de ordem geral que possam colocar em risco o paciente, ou que possam comprometer o tratamento periodontal, deverão receber atenção médica, cujo profissional saberá informar se as condições clínicas do paciente permitem a intervenção odontológica naquele momento. A história médica investiga todos os fatos sistêmicos atuais e passados. Inclui – se neste relatório, as doenças sofridas, seqüelas de tratamentos realizados, alergia, sensibilidade a drogas (anestésicos, antibióticos, analgésicos, sedativos e medicamentos de uso tópico). A revisão deve ser feita englobando:
- Problemas Cardíacos: angina ou enfarto, defeitos congênitos, hipo ou hipertensão, próteses cardíacas e marca passos.
- Problemas Respiratórios: tuberculose, enfisema, bronquite e asma, ritmo respiratório e alterações das vias aéreas superiores.
- Problemas Endocrinológicos: diabetes, tireóide, paratireóide, supra-renais, uso de corticosteróides.
- Problemas Hematológicos: anemia, alterações de coagulação, uso de anticoagulantes, resultado e época do último exame hematológico realizado.
- Problemas Neurológicos: disritmias, convulsões, uso de drogas anti – convulsivantes, tratamento psicoterápico, uso de tranqüilizantes, barbitúricos, anfetaminas,etc.
- Antecedentes Familiares: sempre que aparece a suspeita clínica de doença herdada, é necessário saber se os parentes consangüíneos (pais, avós tios) já tiveram qualquer doença que apresente histórico de hereditariedade (diabete, doença cardiovascular, distúrbios hemorrágicos, doenças alérgicas, etc.).


- Hábitos: com a higiene pessoal e principalmente com a higiene oral, tipo de escova, técnica utilizada, periodicidade da escovação, utilização de acessórios. Devemos saber também sobre os hábitos bucais, hábitos profissionais e outros. Hábitos nocivos como tabaco, álcool e drogas devem ser investigados quanto ao tipo, quantidade, tempo de uso, variações e interrupções.
Em casos de avaliações médicas, o médico deverá ser informado:
- do tipo de tratamento (cirúrgico ou não);
- do tempo total do tratamento e de cada intervenção;
- do tipo de anestésico a ser utilizado (adrenérgico ou não adrenérgico);
- grau de ansiedade que o tratamento pode causar ao paciente.
Com estes dados, o médico responsável informará por escrito as condições do paciente e se o mesmo acha – se apto a sofrer a intervenção prevista, e a conduta preventiva que se fizer necessária. O exame clínico é uma investigação minuciosa para fins de diagnóstico. Ele nos oferece uma hipótese de diagnóstico. Em casos de situações que necessitem exames laboratórios complementares, o cirurgião dentista pode lançar mãos dos seguintes exames e seus significados (Sonis;Fazio;Lang,1985):
Hemograma: utilizado na pesquisa de anemias, leucemias, infecções bacterianas, neutropenia cíclica, endocardites bacterianas, infecções parasitárias, etc.
Coagulograma: exame para avaliação de distúrbios de sangramento. Pode indicar presença de trombocitopenia, deficiência de fatores de coagulação, se o paciente faz uso de terapia anticoagulante.
Glicose: relacionado com a bioquímica do sangue. Utilizada principalmente na detecção da diabete mellitus, quando aumentada. É utilizada também na pesquisa da acromegalia, cirrose, hepatite e nas doses elevadas de insulina. Importante salientar que qualquer alteração de resultados laboratoriais, implica no imediato encaminhamento do paciente ao médico, não cabendo ao cirurgião dentista qualquer intervenção que não se restrinja à cavidade bucal, sob pena de estar incorrendo no exercício ilegal da profissão.
E, complementado o exame clínico, passamos para o Exame Periodontal Específico. Nele utilizamos, juntamente com os instrumentos de Exame Clínico Odontológico Geral (pinça clínica, espelho clínico e explorador), as sondas periodontais para medição da profundidade das bolsas e inspeção de furcas com envolvimento periodontal, para termos uma idéia da severidade da doença.

Este exame é conhecido como Exame Físico ou Objetivo, sendo dividido da seguinte maneira:
Visual: Gengiva: cor, aspecto, contorno, volume, quantidade, freios e bridas, retrações, sangramento espontâneo ou à sondagem, altura do vestíbulo. Dentes: cáries, contato frouxo, contato prematuro, coroas mal adaptadas, facetas de desgaste, restaurações mal adaptadas, tártaro ou cálculo, placa, má posição dentária e diastema.
Sondagem: envolvimento de furca, perda de inserção, profundidade de sulco e bolsa periodontal.
Digital: mobilidade dental. A mobilidade, embora sendo um exame subjetivo, tem a importância de detectar a situação de inserção do dente ao osso. È um exame subjetivo, porque varia com a força aplicada por cada examinador. Independentemente do resultado encontrado, deverá ser anotado na ficha clínica, chamando atenção para a anormalidade presente.
A detecção da mobilidade se faz com o dente em repouso, aplicando – se ligeira pressão no sentido vestíbulo lingual ou palatino. De acordo com a amplitude do movimento que o dente fizer marca – se então a mobilidade, que costumeiramente é padronizada nos graus 1, 2 e 3.

O teste de mobilidade deve ser feita com cabos de instrumentos para melhor visualização.
Ainda através da palpação, podemos detectar a presença de algum contato prematuro. Isto se faz com os dedos indicador e polegar colocados sobre a face vestibular dos últimos dentes, correndo em direção aos incisivos, enquanto o paciente oclui várias vezes. O dente que estiver em contato excessivo irá mostrar um deslocamento mais acentuado do que os restantes.

O exame clínico periodontal em associação aos exames complementares nos fornece o diagnóstico final. A partir da obtenção do diagnóstico final, teremos um prognóstico da situação do paciente.
Tipos de sonda
Basicamente a sonda de uso mais freqüente nos consultórios de periodontia, são as sondas milimetradas tipo Willians, que possuem duas pontas rombas arredondadas, calibradas em milímetros (marcações). Estas marcações estão distribuídas em 1, 2, 3, 5, 7, 8, 9, e 10 mm.,e tem a finalidade de facilitar a visualização da profundidade da bolsa, da perda de inserção e de retrações. A ausência das marcações 4 e 6 mm é apenas para não confundir a visão com tantos riscos na sonda.

Nabers: utilizada para a sondagem e pesquisa de bifurcações e trifurcações. Deve ser utilizada para a verificação dos componentes horizontais e verticais das furcas.

A sonda do Sistema P.S.R. (Registro Periodontal Simplificado), foi desenvolvida por Ainamo e cols. (1982) a pedido da OMS (Organização Mundial de Saúde) para avaliação da necessidade de tratamento em grupos de população numerosa. Esta sonda pode ser utilizada pelo clínico geral, permitindo um rápido e fácil diagnóstico do estado periodontal do paciente.
Ela apresenta no ápice de sua parte ativa uma esfera de 0,5 mm de diâmetro. Na sua parte ativa encontra – se uma tarja preta que dista 3,5 mm da ponta e que tem um faixa de 2 mm de comprimento.
Conforme a penetração da sonda (com pressão constante de 20g) e a profundidade da tarja em relação à margem gengival estará indicado o tipo de tratamento recomendado àquele paciente. Os princípios do Índice das Necessidades de Tratamento Periodontal na Comunidade (CPITN) são assim descritos e utilizados:
- A dentição é dividida por segmentos (sextantes), sendo uma região anterior (canino a canino) e duas posteriores (pré – molares a molares) em cada arcada. Para que a necessidade de tratamento seja registrada, é necessário que dois ou mais dentes, que não serão extraídos, estejam presentes no sextante; caso haja um único dente, ele será incluído no sextante ao lado.
- A sondagem é realizada em todas as faces de todos os dentes existentes no sextante, e a medida mais severa encontrada será a medida que representará este grupo de dentes.

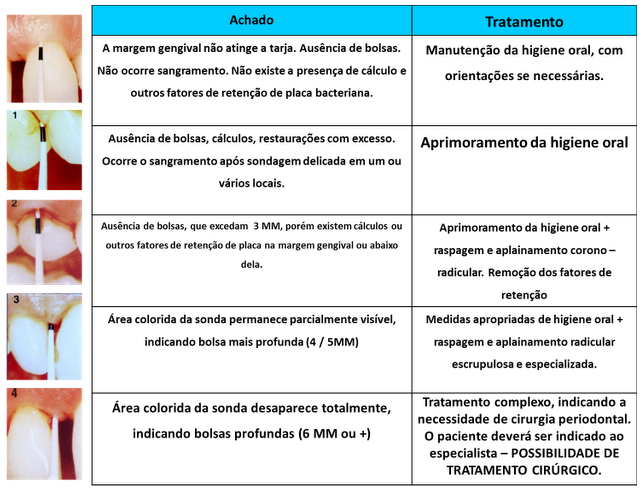
Achados, significados e condutas a serem adotadas pelo Sistema P.S.R.
A sondagem
A profundidade da bolsa periodontal é determinada através da introdução da sonda periodontal entre o epitélio da bolsa periodontal e o dente. Deve ser realizada de forma delicada, inserindo – se o instrumento com leve pressão, procurando atingir o fundo da bolsa investigada. Devem ser tomadas, no mínimo, três medidas por face vestibular e palatino / lingual, devendo a sonda ser inserida sempre o mais paralelamente possível ao longo eixo do dente.

Com isto, evita – se as distorções para mais ou para menos na medida da profundidade. Nos espaços interproximais a tomada de profundidade torna – se dificultosa devido a presença do ponto de contato. Nestes casos, a sonda penetrará obliquamente em relação às faces vestibular e lingual / palatino, evitando o ponto de contato.

Durante sondagem, devemos observar se há presença de cálculo supra e sub gengival que poderão dificultar ou mascarar a correta sondagem. Em casos de cálculo em excesso, sua remoção se faz necessária.

Com cálculo antes da RCR (à esquerda) e Remoção do cálculo para RCR (à direita)
Em regiões de furcas, as medidas devem ser tomadas no sentido da perda óssea horizontal (Grau I, II e III), e no sentido da perda óssea vertical (perda óssea vertical superficial ou profunda).
Envolvimento de furca Grau I é quando a perda de inserção atinge o início da furca, porém na sondagem, apenas observamos sua presença, sem que ocorra a penetração da sonda. Grau II é quando a sonda consegue penetrar parcialmente dentro da furca, sem transpassa – la. Em furcas de Grau III a sonda penetra de lado a lado da furca no sentido Vestíbulo / Lingual. Em molares inferiores a radiografia mostra lesão radiolúcida entre as raízes. Portanto, poderemos ter dentes com envolvimento de furca Grau II com componente vertical superficial e Grau II com componente vertical profundo. Assim como poderemos também ter dentes com envolvimento de furca Grau III com componente vertical superficial, e Grau III com componente vertical profundo. Em envolvimentos Grau I, não temos componente vertical.

Comentário: na realidade, o Componente Vertical de furca é o fator que irá determinar a manutenção ou não do dente na boca. O componente vertical nem sempre é visível radiograficamente.

Sondagem horizontal (à esquerda) e Sondagem do componente vertical (à direita)
Uma avaliação completa do periodonto implica em observar os seguintes itens:
- avaliar a gengiva e diagnosticar os processos inflamatórios;
- medir a profundidade das bolsas periodontais e avaliar a perda de inserção;
- sondar as bi e tri furcações para determinar o grau de envolvimento das furcas;
- verificar a mobilidade;
- avaliar a posição dental;
- avaliar os excessos e faltas marginais de próteses e restaurações;
- determinar a quantidade e localização de cálculos e placa bacteriana;
- observar o sangramento gengival (Índice Gengival);
- inserções de freios e bridas;
- presença de má oclusão; e
- relações de contatos interproximais.

Inserção alta de freio (acima) e Sangramento (abaixo)

Desarmonias oclusais (acima) e Contato interproximal frouxo (abaixo)

Erupção passiva ou Extrusão
Exame Radiológico
É utilizado como exame complementar, embora imprescindível para a realização de um correto exame clínico e diagnóstico. Neste exame devemos observar:
Espaço Periodontal: é o espaço existente entre o osso e o dente.
Anatomicamente é onde se encontra o ligamento periodontal. Se aumentado, pode indicar trauma; quando diminuído ou ausente pode representar atrofia e anquilose.
Lâmina Dura: relacionada com a atividade da doença ou estabilização da mesma.
Observa – se a perda de nitidez, perda de continuidade, espessamento, ausência e esfumaçamento na presença de doença. A lâmina dura representa o osso alveolar pp. dito. Sua presença após aproximadamente 90 dias do tratamento periodontal, indica a cura ou estabilização da doença.
Perda Óssea: pode ser horizontal ou vertical, de acordo com a velocidade de destruição.

Observa-se que entre os dentes 41 e 42 existe a presença da crista óssea com lâmina dura, o que indica saúde. Entretanto, entre os dentes 41 e 31; e entre o 31 e 32. a crista óssea e a lâmina dura estão esfumaçadas, que pode indicar doença ativa.
No exame radiográfico podemos detectar ou confirmar outras situações para a concretização do diagnóstico. Embora complementar, é imprescindível a sua utilização. O exame clìnico que não é acompanhado das radiografias, está incompleto e é passível de graves erros.

Fraturas de ápices

Fratura longitudinal

Excessos e cáries

Adaptação (falta, neste caso) protética
Outros exames
Testes Bacteriológicos: É a partir da nova classificação das doenças periodontais (ver classificação completa no último capítulo) proposta pela American Academy of Periodontology (AAP, 1999), a maneira de diagnosticar a doença periodontal, com base no patógeno (agente causal) envolvido. Dentre os conhecidos, podemos citar a Sonda de DNA, o BANA, o Pathotec e a Microscopia de Campo Escuro. Exame Anátomo - Patológico: biópsia e citologia esfoliativa. Com a somatória do exame clínico + exame radiológico + exames complementares (laboratoriais, anatomopatológico, etc.), teremos o diagnóstico final.
Diagnóstico: é a arte de identificar uma doença através dos sinais (objetivo – o que é visto pelo profissional) e sintomas (subjetivo – o que é relatado pelo paciente). É dividido em diagnóstico dente a dente e diagnóstico específico. A avaliação quantitativa e qualitativa do diagnóstico dente a dente, associado ao exame radiográfico, fornece o diagnóstico específico. Diagnóstico Dente a Dente: Obtido individualmente de cada elemento dental, observando – se: - profundidade de sulco - perda de inserção - retração - presença de placa bacteriana - presença de sangramento - mobilidade - envolvimento de furca e - exame radiológico. A somatória destes dados, aplicados aos dentes, poderá indicar que estamos frente à:
- Gengivite;
- Periodontite Leve;
- Periodontite Grave e;
- Periodontite Complicada.

Gengivite (acima à esquerda), Periodontite Leve (acima à direita), Periodontite Grave (abaixo à esquerda) e Periodontite Complicada (abaixo à direita)
Gengivite: não ocorreu perda de inserção (migração apical do epitélio juncional), porém a gengiva apresenta alterações de cor e volume, representados pela resposta inflamatória frente à presença de placa bacteriana. Pode apresentar sangramento ou não (espontâneo e à sondagem).

Periodontite Leve: profundidade de sulco e aspecto radiográfico com perda de tecido de suporte que não exceda a 1/3 do comprimento da raiz. A perda óssea é horizontal. Presença de placa visível, cálculo, podendo apresentar sangramento à sondagem ou espontaneamente.

Periodontite Grave: semelhante à periodontite leve, porém a perda óssea atinge proporções maiores que 1/3 e menores que 2/3 do comprimento radicular. O dente pode apresentar mobilidade e o sangramento é espontâneo e ocorre à sondagem.

Periodontite Complicada: a perda de inserção é maior que 2/3 radiculares, o defeito ósseo é angulado. Mobilidade 3, envolvimento de furca graus II e III. Sangramento espontâneo, placa visível, cálculo.

Em situações em que seja diagnosticado periodontite leve, ou periodontite grave, mas que o dente em questão apresente qualquer característica de periodontite complicada, então o diagnóstico dente a dente será de periodontite leve complicada, ou grave complicada. Por exemplo: dente com bolsa de 5 mm (periodontite grave), com defeito ósseo angulado e mobilidade 3 = periodontite grave complicada, pois defeito ósseo angulado e mobilidade 3 são características de periodontite complicada.
Diagnóstico Específico: Este diagnóstico é obtido através dos seguintes dados: perda de inserção (junção amelo cementária / fundo do sulco gengival); idade do paciente – evolução da doença e testes bacteriológicos. Leva – se em conta a situação de maior gravidade encontrada no diagnóstico dente a dente. Com isto o diagnóstico específico poderá ser de:
GENGIVITE: quando algum ou todos os dentes da boca apresentam características clínicas de gengivite.
PERIODONTITE CRÔNICA: ocorre em pacientes na idade adulta (acima dos 40 anos), podendo ser localizada quando apenas 30% ou menos dos sítios estão envolvidos, ou generalizada, quando mais de 30% dos sítios estão envolvidos. De acordo com o grau de perda de inserção, angulação do defeito ósseo, poderá ainda ser: leve, moderada e severa.
Leve, quando a maior gravidade encontrada no diagnóstico dente a dente for periodontite leve;
Moderada, quando a maior gravidade encontrada no diagnóstico dente a dente for periodontite grave; e
Severa, quando a maior gravidade encontrada no diagnóstico dente a dente for periodontite complicada. Ainda no diagnóstico específico poderemos ter:
PERIODONTITE AGRESSIVA: ocorre em pacientes com idade inferior a 40 anos, e pode ser localizada ,quando acomete até 30% dos sítios bucais, ou generalizada, quando acomete mais de 30% dos sítios.
Características Clínicas da Gengivite
Gengivite significa a presença de processo inflamatório confinado à região do periodonto de proteção ou seja, da gengiva. Macroscopicamente os tecidos gengivais inflamados apresentam coloração vermelha intensa brilhante, sangramento expontâneo ou à sondagem, edema, diminuição do tônus devido a perda de inserção conjuntiva e das fibras colágenas, especialmente das dentogengivais, e aumento do volume devido a hiperemia e aumento dos capilares como reação frente ao agente agressor.
Quanto a distribuição, pode ser: localizada em um único dente ou a um grupo de dentes; generalizada;marginal, papilar e localizada na gengiva inserida.
Epidemiologicamente podemos inferir que a doença independe de sexo e raça, apresenta maior prevalência em crianças e jovens e é diretamente ligada às condições de subdesenvolvimento da população (predomínio em população de baixa renda devido a hábitos culturais, nutricionais e condições econômicas).


Casos de Gengivite
Normalmente, como já falado, o aspecto clínico da gengiva é de cor avermelhada devido ao edema, processo inflamatório e presença do patógeno. Porém, quando a irritação é de baixa intensidade e longa duração (comum em ortodontia), o aspecto da gengivite pode ser fibrótico. Na foto abaixo, um exemplo de hiperplasia gengival (gengivite) com aspecto fibrótico e crescimento intenso ao ponto de encravar o aparelho em seu interior.
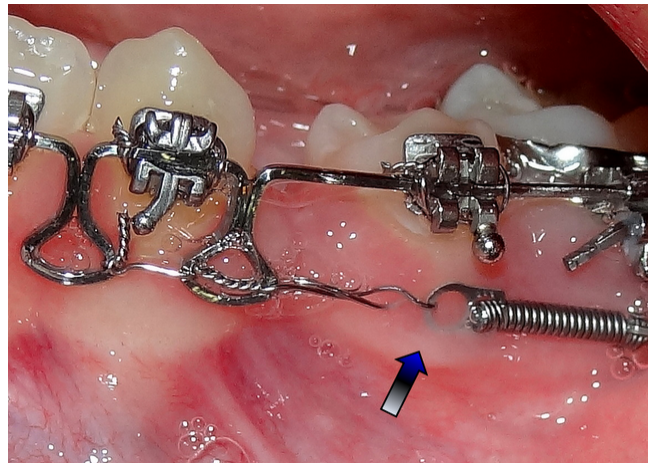
CASO CLÍNICO:


Associação ortodontia e higienização pobre

Aspecto histológico de gengivite com aspecto característico de inflamação

Histológico de gengivite de longa duração e agente agressor pouco virulento
(aspecto fibrótico)
Características Clínicas das Periodontites
Periodontite Crônica ou de Adulto:
Os pacientes (+ de 40 anos) normalmente apresentam a gravidade da doença compatível com a quantidade de placa existente (placa supra e sub gengival), indicando grande quantidade de agentes patógenos.
Podem apresentar sangramento provocado ou espontâneo (dependendo da gravidade), mobilidade, halitose, diastemas patológicos, normalmente generalizada, bolsas de várias profundidades, exsudato, migração patológica, colapso de oclusão, retrações, exposição e envolvimento de furcas, de progressão lenta.
Radiograficamente apresenta defeitos ósseos retos e angulados, esfumaçamento e perda de nitidez da lâmina dura.




Casos de Periodontite Crônica ou de Adulto
Periodontite Agressiva:
A classificação das doenças periodontais atualmente aceita, foi proposta pela American Academy of Periodontology em 1999. Os recursos utilizados no exterior são os testes de detecção bacteriológica (DNA, BANA, PATHOTEC, PCR, etc.), que determinam a presença de bactérias envolvidas com as respectivas doenças.
Por exemplo: A.a. (Aggregatibacter actinomycetemcomitans), principal patógeno presente nas periodontites agressivas localizadas – antigamente denominadas periodontite juvenil localizada. A P.g. (Porphyromonas gingivalis), é o principal patógeno encontrado nas periodontites agressivas generalizadas – denominadas na classificação antiga como periodontites de progressão rápida.
Como em nosso país as dificuldades de realização desses exames de diagnóstico são grandes, a solução é a utilização do bom senso.
Em casos onde o paciente é jovem (até aproximadamente 40 anos), e não apresenta grande quantidade de placa e cálculo supra gengival, porém a perda de inserção é intensa, com reabsorções ósseas anguladas, ou seja, apresenta muita doença para pouca idade e causa (placa) evidente, consideramos a doença agressiva.
Comentário: a ausência de placa bacteriana supra gengival visível, não siginifica ausência de patógeno causador da doença.A periodontite agressiva se caracteriza por apresentar patógenos anaeróbios, ou seja, componentes da placa bacteriana sub gengival. Portanto, a doença agressiva apresenta placa sub gengival, e não visível. A característica de ausência de placa supra gengival se dá devido ao antagonismo entre alguns componentes da placa supra gengival com os componentes da placa sub gengival.
As bactérias da placa supragengival produzem H2O2 que mata a bactéria anaeróbia (subgengival), enquanto que as bactérias subgengivais liberam bacteriocina (enzima) que degrada os microorganismos da placa supragengival.
Caso 1:


Aspecto gengival com aspecto saudável, em que pese a intensa perda óssea.
Caso 2:

Periodontite Agressiva. Observar a ausência de placa e cálculo supra - gengival.
Caso 3: Agressiva












Comentários